早期诊断及发现亚临床病变的目的是可以让病人和医生都意识到这个人“已经有病了”,应当采取措施控制危险因子,改善或逆转这些亚临床病变,避免发展到靶器官损害、甚至相关临床疾病,即要重视疾病的上游和中上游的防治。改变目前重治疗、轻预防的医疗模式。例如一个血压160/90mmHg,TC为5.6mmol/L,HDL-c为1.0mmol/L并吸烟的30岁女性,10年发生心血管病的危险为4%。
福建医科大学附属第一医院心内科
中华高血压杂志编辑部
福建省高血压研究所
林金秀
摘要:大量高血压临床研究不断更新高血压治疗观念和策略。目前高血压治疗的五大趋势:早期——正常血压高限应全面检查心血管危险因素及亚临床病变,对有心血管危险的高血压前期病人加以治疗;快速——对高危高血压病人应尽快(数周而非数月)降压达标;平稳——24小时平稳降压,减少血压变异,抑制血压晨峰现象,降低心脑血管事件。联合——为使降压达标,联合降压治疗是必由之路;综合——包括综合评估和综合治疗。对高血压病人应全面检测各危险因素、靶器官损害及生化标志物,综合评估其危险性,在降压同时进行调脂、控制体重和血糖、抗血小板聚集等综合治疗,最大限度降低心脑血管病危险。
过去7年,有9项重要高血压临床试验相继揭晓,如HOT、CAPPP、STOP-2、ALLHAT、NORDIL、INSIGHT、LIFE、VALUE、ASCOT-BPLA。这些临床试验结果使高血压治疗观念和策略发生日新月异变化。可以用十个字概括:早期、快速、平稳、联合、综合。
一 早期
早期主要包括两个含义,一是对正常高值血压(高血压前期,也称之为亚高血压)人群的早期治疗;二是对高血压病人亚临床病变的早期检测和干预。旨在有力控制心血管病长链的开始。正常高值血压指收缩压120-139mmHg,舒张压80-89mmHg,把高血压概念向前推进一大步。血压标准是人为界定的,流行病学资料提示血压从115/75mmHg开始,无论男或女、年龄多大,心血管病危险与血压水平成正相关,血压每升高20/10mmHg时,心血管病危险增加1倍。我国流行病学资料显示,当血压从120/80mmHg上升到140/90mmHg时,心血管发病将增加2倍以上。因为高血压前期的常见(约占成人50%)及远期并发症,估计减少寿命5年。大多数医生认同对这类人群应加强生活方式干预,但是否用药物治疗有不同意见。TROPHY临床研究是一个“早期治疗”的创新研究。该研究收入772名收缩压130-139mmHg和/或舒张压85-89mmHg的所谓“高血压前期”病人,随机分二组,一组服坎地沙坦,另一组用安慰剂治疗2年(试验第一阶段)。随后2组均服安慰剂2年(试验第二阶段)。结果发现头2年安慰剂组40.4%发生高血压,坎地沙坦组只有13.5%,相对危险减少66.3%,P﹤0.01。令人感兴趣的是停药2年后仍发现安慰剂组发展成真正高血压明显高于坎地沙坦组(62.9%比53.2%,P﹤0.001),相对危险下降15.6%。本研究说明如果不治疗,在4年内约有2/3“高血压前期”病人会发展到高血压,在2年内,只需治疗4个“高血压前期”病人就能预防1例发展成高血压,因此,治疗高血压前期是有其理由的。但是否所有高血压前期病人均需药物治疗?显然不太科学和现实,是否需要药物治疗取决于其它心血管危险因素和靶器官损害。高血压前期的各种并发症大部分受其它心血管危险因子的影响(ARIC:Atherosclerosis Risk in Communities),因为这些病人常合并肥胖、血脂异常、高血糖、吸烟、缺乏运动、高CRP等,从而损害血管、心脏、肾等器官功能,出现亚临床病变(如表1)

早期诊断及发现亚临床病变的目的是可以让病人和医生都意识到这个人“已经有病了”,应当采取措施控制危险因子,改善或逆转这些亚临床病变,避免发展到靶器官损害、甚至相关临床疾病,即要重视疾病的上游和中上游的防治。改变目前重治疗、轻预防的医疗模式。例如一个血压160/90mmHg,TC为5.6mmol/L,HDL-c为1.0mmol/L并吸烟的30岁女性,10年发生心血管病的危险为4%。当她从55岁开始干预,将血压、TC和HDL-c分别控制到130/85mmHg、4.0mmol/L和1.2mmol/L时,其预期寿命可增加2.59年,如果从30岁时开始干预,预期寿命可增加8年,10年发生心血管疾病的危险也显著降低。看似多花了钱,但比起将来发生高血压并发症如脑卒中、心肌梗塞,对个人、家庭、社会的经济与精神负担来说,还是合算的,因此,“投资养老金不如投资你的早期心血管保护”。
二、快速
快速是指对高危高血压病人应当尽快(数周非数月)降压达标。血压升高的时间越长,心血管预后越差。VALUE研究是比较长效钙拮抗剂(氨氯地平)和缬沙坦对高危高血压病人的远期效果,15245个50岁以上高危高血压病人随机分成两组,随访4.2年,随访结束时,两组降压效果相似,主要心血管事件无显著性差异。但氨氯地平降压起效快,治疗后第1、2、3、4和6个月后,氨氯地平较缬沙坦分别多降4.0/2.1、4.3/2.5、3.0/2.0、2.4/1.7和2.1/1.6 mmHg,虽然血压差异微小,但头6个月主要终点和次要终点,氨氯地平均优于缬沙坦,如心肌梗死危险比,缬沙坦与氨氯地平比较,0~3个月为1.74,3~6个月为1.47,脑卒中分别为1.94和1.50,全因死亡率为2.84和1.12。进一步分析发现无论是用氨氯地平或缬沙坦治疗,头6个月血压达标(<140/90mmHg)患者的心血管危险显著低于血压控制不佳(>140/90mmHg)患者(P<0.01)。另外,Syst-Europa研究及随后开放延长研究也发现:在早期随机双盲研究,与安慰剂相比,尼群地平组能显著降低老年收缩期高血压的心血管事件发生率(P<0.01);随后的4年开放延长研究,安慰剂组也开始使用降压药治疗,尽管2年后两组血压相似并一直持续至试验结束,但4年试验结束时,延续尼群地平治疗仍可使心血管事件相对危险降低32%。这些研究进一步说明了对高危高血压病人应尽快降压达标。
三、 平稳
平稳降压是提高降压质量的重要内涵,平稳降压主要指24小时平稳控制血压,减少血压变异(BPV),抑制血压晨峰(MBPS)现象,以降低心脑血管病事件。血压变异指一定时内血压波动的程度。它独立于血压平均水平,加重高血压病人的靶器官损害,明显增加心脑血管病的发生率和死亡率。血压晨峰现象指清晨时段血压快速上升,收缩压比夜间血压平均上升14 mm Hg,甚至急剧上升70-80 mm Hg。凌晨高血压使儿茶酚胺水平升高,出现高凝状态;血流剪切力增加,交感兴奋,心率增快;斑块破裂,动脉血压形成,发生心脑血管事件。有报道40%心肌梗死和29%心源性猝死发生在凌晨,此时段脑卒中的发生率是其他时段的3-4倍。Ohasama研究也发现日间血压升高与脑梗死死亡危险显著相关,夜间血压升高与出血性脑卒中和脑梗死相关,而心脑血管死亡危险均与清晨高血压显著相关。因此,血压变异和晨峰可能成为心脑血管危险判断及分层的新危险因素,平稳降压和控制血压晨峰程度将成为降压治疗的新目标。要达到此目标有四种方法:(1)更改服药时间,早晨改为临睡前;(2)选择谷峰比>50%,且有较高降压平滑指数(SI)的长效降压药,以控制服药后18-24小时时段血压水平;(3)临睡前联合应用长效α受体阻滞剂;(4)使用药物定时释放制剂以降低即时升高的血压。因此,对高血压病人,尤其是高危病人、单纯收缩期高血压、波动性血压、非杓型血压及MBPS,应选用长效降压药或改变服药时间来控制24小时血压。

四、联合
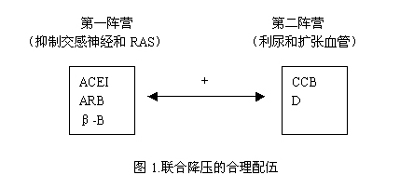
为了血压尽快达标,2/3高血压病人需要2种以上降压药联合降压,联合降压是必由之路。10mmHg法则充分表明了一种降压药(A)仅降低SBP 10mmHg。若要使SBP 下降20mmHg,则需加用另一种降压药(B)。A+B降压效果大于A或B药的剂量翻倍,且副作用较低。因此,JNCⅦ明确指出:血压>160/100mmHg,初始治疗应采取两种降压药联合治疗。如何选择有效的联合降压方案,不同指南提出不同方案。如欧洲高血压指南的“六角星”。英国指南据年龄,肤色来选择初始用药。简单地说,可把当前五大类降压药分为二大阵营。第一阵营为抑制交感神经和RAS系统的药,包括ACEI、ARB、β-B,第二阵营为利尿和血管扩张的药,包括CCB和利尿剂。两大阵营药物间的联合是合理(图1),同一阵营间药物联合,降压效果则无明显协同作用。一些情况例外,如单纯收缩期高血压,可选用CCB+利尿剂;降低蛋白尿,保护肾功能可选用ACEI+ARB。总之,正确选择哪一种降压方案,应根据高血压病人并发症,哪一些器官需要重点防治。(见表2)

五、综合
综合包括综合评估和综合治疗。综合评估指除了血压外,还应综合考虑其它心血管危险因素、靶器官损害 ,判断危险性。INTERHEART研究在52个国家262个中心1.5万例患者和1.4万例对照进行的调查表明,全世界各地区、各年龄、男性/女性的心肌梗死危险大多与脂质异常,吸烟、高血压、糖尿病、腹部肥胖,心理社会因素、摄入水果蔬菜少、饮酒、规律的体力活动减少有关。以上9种危险因素分别可解释男性和女性人群心肌梗死归因危险的90%和94%。尽管早期、尽快控制血压,高血压病人发生冠心病危险仍比年龄配对的正常血压人高2倍,发生脑卒中危险高3倍。要想进一步降低高血压病人的心脑血管病危险,除了尽早干预心血管危险因子,还要综合干预。对Framingham心脏研究的进一步分析发现,一个50岁以前没有任何心血管危险因素的男性或女性,后半生发生冠心病的危险仅为5%和8%;如果有一个主要的危险因素,后半生发生冠心病的危险增加到50%和39%;如果有两个主要危险因素,则增加到69%和50%,因此,防治心脑血管病最佳策略应该是长期控制多重危险因素,并降低到更低水平。ASCOT研究降脂部分(ASCOT-LLA)共收入10 000名高血压病人,平均TC为213 mg/dl,LDL-C为130 mg/dl,这样的高血压患者很常见。在降压治疗的基础上,这些<



 京公网安备 11010502033353号
京公网安备 11010502033353号