氯吡格雷作为血小板ADP受体拮抗剂,在心血管疾病防治领域占据重要地位,急性冠状动脉综合征(ACS)、接受PCI或需要长期服用阿司匹林而不能耐受的患者均需应用氯吡格雷。CURE、CREDO、CLARITY等研究显示阿司匹林联合应用氯吡格雷可进一步降低ACS和接受PCI患者近期及远期的心脏事件风险;但同时也发现双联抗血小板治疗会增加患者出血.....
氯吡格雷作为血小板ADP受体拮抗剂,在心血管疾病防治领域占据重要地位,急性冠状动脉综合征(ACS)、接受PCI或需要长期服用阿司匹林而不能耐受的患者均需应用氯吡格雷。CURE、CREDO、CLARITY等研究显示阿司匹林联合应用氯吡格雷可进一步降低ACS和接受PCI患者近期及远期的心脏事件风险;但同时也发现双联抗血小板治疗会增加患者出血、特别是胃肠道出血风险。质子泵抑制剂(PPI)作为强抑酸药,可将出血高危患者服用抗血小板药物后胃肠道出血的风险降低50%。因此2008年美国心脏病学学会(ACC)等专业学会曾建议对接受双联抗血小板治疗的患者应用PPI以预防消化道出血。而刚刚过去的2009年,有不同的证据表明,PPI合用氯吡格雷可能降低血小板对后者的反应性,增加心脏事件风险;同时也有相反的证据和意见。PPI是否可与氯吡格雷合用,应如何权衡减少胃肠道出血和增加心脏事件的利弊,都是亟需回答的问题。
正方观点:PPI不能和氯吡格雷合用
PPI与氯吡格雷合用,无论从机制、实验室研究还是临床研究的角度,都提示可能增加血栓事件风险,因此PPI、特别是某些特定的PPI,不应与氯吡格雷合用。
(一)PPI与氯吡格雷相互作用的机制
ADP可与血小板表面的受体结合介导其激活和聚集,氯吡格雷就是通过与血小板表面的ADP P2Y12受体结合,从而不可逆地阻断其通过ADP途径激活。氯吡格雷需要在肝脏代谢产生活性代谢产物,才能起到抗血小板作用。体内85%的氯吡格雷被血浆中的酯酶水解失活,只有15%依赖于细胞色素P450的同功酶1A2、2B6、2C9、2C19、3A4等代谢活化,其中以2C19和3A4为主。因此氯吡格雷作用强度受到这些酶活性的显著影响。而目前临床应用的PPI奥美拉唑、埃索美拉唑、兰索拉唑、泮托拉唑和雷贝拉唑,均通过CYP2C19和3A4代谢,这就可能竞争性地抑制上述同功酶对氯吡格雷的代谢。体外研究显示不同PPI对CYP2C19的抑制程度存在差异,兰索拉唑和泮托拉唑最强,奥美拉唑其次,埃索美拉唑和雷贝拉唑最弱。这些研究提示奥美拉唑通过CYP2C19和3A4途径与氯吡格雷存在较强的相互作用。
CYP2C19基因多态性与氯吡格雷抗血小板作用相关性的研究,可作为PPI和氯吡格雷通过CYP2C19途径发生相互作用的佐证。FAST-MI和TRITON-TIMI38研究数据显示,携带CYP2C19 2、3、4、5等位基因(编码的CYP2C19活性较低)的患者,与携带野生型1等位基因的纯合子相比,心脏事件风险高3倍。
(二)实验室研究
OCLA(Omeprazole Clopidogrel Aspirin)研究是一项随机双盲的安慰剂对照研究。入选140例接受双联抗血小板治疗的患者,随机接受奥美拉唑20mg/d或安慰剂,以血小板反应指数(Platelet Reactivity Index, PRI)作为研究终点。两组间基线PRI是匹配的(实验组83.2±5.6% vs.对照组83.9±4.6%),治疗7天后实验组和对照组的PRI分别为51.4±16.4%和35.8±15.4%(P<0.0001)。Sibbing的研究纳入1000例接受PCI后长期双联抗血小板治疗的患者,应用ADP诱导的血小板聚集率评价氯吡格雷和三种PPI(泮托拉唑、奥美拉唑和埃索美拉唑)的相互作用。奥美拉唑组血小板聚集率显著高于未服用PPI的患者,而另外两组患者无此差异。上述研究一致提示,基于实验室检查,奥美拉唑与氯吡格雷的相互作用似乎更明显,而并未发现其他PPI(泮托拉唑和埃索美拉唑)影响氯吡格雷的抗血小板作用。
(三)临床研究
对PPI与氯吡格雷合用增加心脏事件风险的关注始于一项临床研究。Gilard等研究不同药物对氯吡格雷作用的影响时发现,应用奥美拉唑患者的心脏事件风险增加,这一结果引起广泛关注。Pezalla等回顾了应用氯吡格雷1年的患者情况,研究对象分为三组:未服用PPI的对照组,服用PPI的低剂量组和高剂量组。研究发现三组在1年内急性心肌梗死(AMI)的发生率分别为1.38%、3.08%和5.03%(P<0.05)。在校正组间高血压、糖尿病(DM)等因素后,PPI组与对照组之间仍然存在差异。
Juurlink等人应用巢式病例对照研究分析了13 636例<66岁的ACS患者数据,其中734例在90天内因MI再入次院,按照1:3的比例按年龄、性别、接受PCI等因素匹配的患者2057例。经多因素校正后发现,30天内应用PPI者再梗死的风险比为1.27(95%CI:1.03~1.57);而既往(31~90天)或远期(90天以前)应用PPI与再梗死无关。Ho等分析了退伍军人医疗中心数据库中8205例长期应用氯吡格雷的患者,其中5244例应用了不同种类的PPI,2961例未合用PPI。结果显示合用PPI者因ACS再次入院的风险增加(校正OR 1.25;95%CI:1.11~1.41)(表1),且在合用PPI期间发生死亡或再入院的风险比未合用期间风险更高(校正OR 1.27;95%CI:1.10~1.46);同时发现奥美拉唑和雷贝拉唑不良事件风险更高(OR分别为1.24和2.83),而兰索拉唑和泮托拉唑因病例数少(分别为22例和15例)未进行分析。一项来自于美国国家MEDCO数据库的病例分析入选PCI后接受氯吡格雷至少12个月的患者,接受的PPI包括奥美拉唑(2307例)、埃索美拉唑(3257例)、泮托拉唑(1653例)、兰索拉唑(785例)和雷贝拉唑(298例),平均与氯吡格雷重叠应用293天。在12个月内应用PPI者严重心脏事件的发生率为25.1%,未合用PPI者为17.9%(HR=1.51;95%CI:1.39~1.64)。亚组分析发现,与对照组相比包括泮托拉唑、埃索美拉唑在内的各种PPI均使心脏事件风险增加。作者还分析了接受支架置入后未应用氯吡格雷的患者,这些患者中应用PPI者(234例)与未应用PPI者(1407例)相比风险并未增加。综合其他研究,其结果一致提示PPI与氯吡格雷合用会增加心脏事件风险,这一研究进一步表明这种风险并不是应用PPI本身带来的,而且很可能具有类效应。
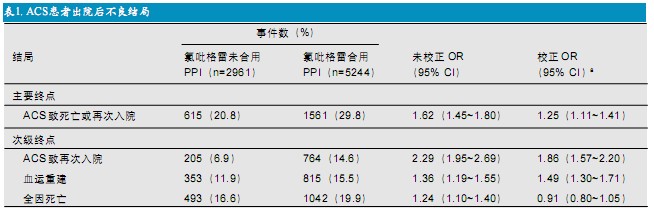
表1 ACS患者出院后不良结局



 京公网安备 11010502033353号
京公网安备 11010502033353号