本世纪多种新型抗凝剂的问世,标志着抗凝治疗已进入“后低分子肝素时代”。随着多项大规模临床试验结果的发布,磺达肝癸钠(安卓)以优秀的抗凝疗效和更佳的安全性成为新抗凝时代的先行者。2009年10月15日葛兰素史克(GSK)在北京举办了“破冰之旅-安卓上市会”,由胡大一教授担任会议主席,特别邀请哈佛医学院Kenneth A. Bauer教授和法国Besancon-Franche-comte大学Jean-Pierre Bassand教授来华交流,分别对磺达肝癸钠在HIT 和ACS中的应用做了精彩讲座,霍勇教授对磺达肝癸钠ACS临床应用中国专家共识进行了深入解读。会后本报记者还对三位讲者进行了采访,同时总结会议精华,以飨读者。
本世纪多种新型抗凝剂的问世,标志着抗凝治疗已进入“后低分子肝素时代”。随着多项大规模临床试验结果的发布,磺达肝癸钠(安卓)以优秀的抗凝疗效和更佳的安全性成为新抗凝时代的先行者。2009年10月15日葛兰素史克(GSK)在北京举办了“破冰之旅-安卓上市会”,由胡大一教授担任会议主席,特别邀请哈佛医学院Kenneth A. Bauer教授和法国Besancon-Franche-comté大学Jean-Pierre Bassand教授来华交流,分别对磺达肝癸钠在HIT 和ACS中的应用做了精彩讲座,霍勇教授对磺达肝癸钠ACS临床应用中国专家共识进行了深入解读。会后本报记者还对三位讲者进行了采访,同时总结会议精华,以飨读者。
肝素诱导的血小板减少症(HIT)诊断和治疗的挑战
Kenneth A. Bauer 哈佛医学院
抗凝治疗的拦路虎
抗凝疗法是各种心血管疾病治疗的基础,但临床应用最为广泛的肝素抗凝发生HIT时,患者的治疗将陷入进退两难的窘境。HIT是指肝素治疗过程中发生的以血小板减少为特征的临床病理综合症,多发于肝素使用后5~14天(典型发作)、可伴或不伴有血栓形成,停用肝素后血小板减少可缓解;诊断HIT必须有实验室检测证实肝素依赖性抗体的存在。
血清转化是HIT的主要发病机制。IgG型抗体与循环的肝素-血小板第4因子(PF4)结合形成循环免疫复合物(CICs),CICs经由Fc受体识别吸附于血小板膜,进而PF4和微颗粒释放使血小板活化,导致血小板积聚消耗以及凝血酶级联效应(图1)。
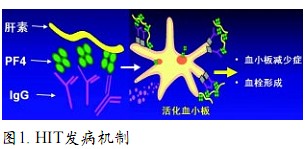
HIT的实验室检查包括功能检测和抗原检测。前者包括肝素诱导血小板聚集试验(HIPA)和血清素释放试验(SRA),SRA是目前HIT检测的“金标准”,但由于各种原因临床难以推广,实用性不强。抗原检测主要是ELISA法和液相检测法,ELISA检测敏感性最高,但存在假阳性问题。
警惕矫枉过正HIT的过度诊断
近年研究表明,临床实践中对HIT存在过度诊断现象,与医生诊断过度依赖酶免疫检测(EIA)密切相关。Hamilton研究100名患者4T临床评分(表1)和抗体检测结果的相关性,发现临床可疑HIT患者EIA结果为阳性时,总体只有约50%的几率确诊为HIT;而4T高分患者确诊率达100%。另一项研究表明,EIA检测阳性对SRA阳性的预测强度随光密度(OD)值的升高而增强。因此必须强调,HIT诊断需基于可疑临床发现,EIA检测时需同时报告ODs以避免过度诊断。

HIT处理中的可为与不可为
HIT一旦发生必须立即停用肝素/LMWH而不需等待实验室检测结果,同时不论是否存在明显的血小板减少,立刻开始使用直接凝血酶抑制剂(DTI)或Xa因子抑制剂。对诊断和处理的任何延误将造成严重疾病甚至死亡。急性HIT治疗时华法林为明确的禁忌证。人体血液中存在大量维生素K(VK)依赖性的促凝因子和抗凝因子,使用华法林后半衰期最短的C蛋白和因子VII最先被消耗,导致前凝血酶、因子XI和因子X等凝血因子占据上风,从而加剧进展中的高凝状态,严重者可导致四肢静脉坏疽。此外,治疗HIT时应避免预防性输入血小板。
磺达肝癸钠与HIT
一旦出现HIT,临床医生将不得不求助于肝素/LMWH和华法林以外的新型抗凝剂,DTI和Xa因子抑制剂将扮演重要角色。
阿加曲班和水蛭素是DTI的代表药物。阿加曲班是人工合成的竞争性、可逆性凝血酶抑制剂,经肝脏代谢,肝功能衰竭患者需调整剂量;水蛭素为不可逆重组蛋白型凝血酶抑制剂,肾功能衰竭患者需调整剂量。二者半衰期均短(<90分钟),且使用中需监测aPTT,均无特异解毒剂。治疗伴血栓形成HIT的临床试验表明,阿加曲班和水蛭素均可有效减少新发血栓形成,但同时增加了出血风险,大出血发生率均高于对照组。
直接Xa因子抑制剂磺达肝癸钠的问世,使HIT患者的抗凝治疗显现出更为光明的前景。磺达肝癸钠与抗凝血酶(AT)的活化部位特异性结合,加速因子Xa复合物形成约340倍,导致因子Xa的快速抑制,进而减少凝血酶产生和纤维蛋白形成。之后磺达肝癸钠释放再与其他抗凝血酶分子发生作用(图2)。
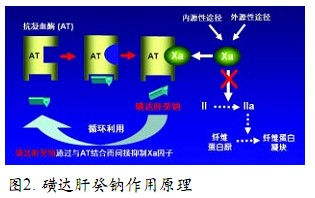
与UFH和LMWH不同,磺达肝癸钠减少凝血酶生成而无直接抑制作用,抑制1个Xa因子可抑制50个凝血酶分子的形成。同时,磺达肝癸钠拥有优秀的药代动力学参数,皮下给药后吸收迅速完全,生物利用度达100%,达血浆峰浓度时间1.7小时;半衰期长达15~18小时,可每天1次给药。无需监测凝血指标,但如有需要,可检测血浆抗-Xa因子活性。磺达肝癸钠与血浆中其他蛋白无显著结合活性,与华法林、阿司匹林、地高辛和非甾体抗炎药无药物间相互作用。如发生药物相关的出血,可输注促凝血的重组因子Ⅶ。这些特征使磺达肝癸钠拥有了较DTI更利于临床使用的潜质。
Turpie的统计显示,在所有类型骨科手术中,磺达肝癸钠使DVT总体发病风险较依诺肝素降低57.4%(P=10-6),在保证抗凝疗效的同时,磺达肝癸钠还具有接近于0的HIT致病风险。Savl和Warkentin在2005年的研究均证实,磺达肝癸钠与HIT抗体不发生交叉反应,不会诱导产生临床HIT。另外临床数据显示,HIT抗体的生成与患者因素和肝素因素相关,外科多于内科、心肺旁路手术多于骨科手术,而肝素剂量及其分子量与HIT风险呈正相关,因此从本质上讲,磺达肝癸钠不存在发生HIT的风险。事实上,磺达肝癸钠从2001年临床应用至今,380万例使用者仅报告1例HIT。虽然还没有磺达肝癸钠治疗HIT的正式临床试验支持,但大量成功的病例报告和理论优势使我们有理由相信,磺达肝癸钠是治疗HIT的理想药物,将来极有可能增加HIT适应证、甚至被列为治疗HIT的首选方案。
综上所述,临床上HIT的诊断和处理仍面临挑战,要强调诊断需基于可疑临床发现,实验室检测是必需的、但存在局限性,磺达肝癸钠治疗发生HIT的几率接近于0、风险远低于LMWH。
磺达肝癸钠在急性冠脉综合征(ACS)中的应用治疗模式的转变
Jean-Pierre Bassand法国Besancon-Franche-comte大学
ACS的总体治疗策略没有实质性改变,抗凝、抗血小板治疗仍然是治疗的基础。得益于新型抗凝剂的问世和相关临床试验的完成,近年来ACS抗凝治疗方面取得很大进步,尤其是磺达肝癸钠的异军突起,甚至已在一定程度上引发了治疗模式的转变。
出血—抗凝治疗中不可忽视的问题
抗凝治疗无疑是ACS治疗不可或缺的部分,在使用抗凝药物减少血栓事件的同时,不可避免也面临出血的风险。出血对整体疗效的影响不容忽视,Moscucci对ACS患者发生大出血者与未发生大出血者进行对比,发现在不稳定心绞痛(UA)、ST段抬高型心梗(STEMI)、非ST段抬高型心梗(NSTEMI)各亚组的住院期间死亡率均有统计性差异,两组间整体死亡率分别为18.6%和5.1%。因此,ACS治疗中必须对出血并发症给予高度重视,由于抗凝而使患者暴露于大出血的高风险、甚至致死,无异于杀鸡取卵。最新的研究表明磺达肝癸钠具有抗凝和降低出血风险的双重效益,以此奠定了其在抗凝治疗领域的领先地位。
NSTE-ACS治疗—磺达肝癸钠崭露头角
治疗策略
进行危险因素分层对确定NSTE-ACS治疗策略有重要意义。抗血小板试验协作组研究充分证实了阿司匹林明显降低ACS患者事件发生率,CURE试验证明在阿司匹林基础上加用氯吡格雷可进一步减少死亡、心肌梗死和卒中事件,RITA-3试验显示,介入策略对比保守策略,显著降低死亡、心肌梗死和因ACS再入院风险。抗凝治疗方面,目前的UA和NSTEMI试验显示,阿司匹林基础上加用普通肝素(UFH)可降低患者死亡和心肌梗死风险;而LMWH和UFH对比在降低死亡和心肌梗死方面没有差别。这些试验奠定了NSTE-ACS治疗策略的基础,所有患者应用二联抗血小板药物(阿司匹林+氯吡格雷),中到高危患者给予糖蛋白IIb/IIIa受体拮抗剂、并进行血管重建,抗凝治疗对所有患者均属必须。
OASIS 5—证明磺达肝癸钠独特价值的开山之作
OASIS 5是一项对比磺达肝癸钠和依诺肝素在NSTE-ACS中疗效、安全性和风险获益的随机、双盲对照试验,研究的主要终点是第9天死亡、心肌梗死、难治性心肌缺血及大出血,次要终点是第30天和6个月时上述每一指标。试验结果相当令人鼓舞,磺达肝癸钠第9天疗效与依诺肝素相当、但减少大出血事件达48%(HR:0.53,版面编辑:杨新象
相关搜索
磺达肝癸钠抗凝治疗低分子肝素
 京公网安备 11010502033353号 增值电信业务经营许可证:京ICP证150541号
京公网安备 11010502033353号 增值电信业务经营许可证:京ICP证150541号
 京公网安备 11010502033353号 增值电信业务经营许可证:京ICP证150541号
京公网安备 11010502033353号 增值电信业务经营许可证:京ICP证150541号


