编者按:2019已扬帆起航,在这辞旧迎新之际,总结过去才能更好出发。想了解2018年心血管领域有哪些重要学术进展吗?本刊特邀北京大学人民医院孙宁玲教授结合最新欧美和中国高血压指南,回顾过去一年高血压领域的大事件及不同高血压指南的特点和对临床实践的指导价值。
2018年高血压领域有很多新发现和进展。回顾这一年可以看到,2018年是高血压指南辈出的年份,继2017年美国AHA/ACC高血压指南公布后,高血压诊断标准发生质变,从140 /90 mm Hg下移至130/80 mm Hg,由此在学术界引起争议,大家都期待欧洲和中国高血压指南的公布,拭目以待急盼在血压标准上是否跟随一致?还是有所改变?2018年8月25日,《欧洲心脏病杂志》公布最新欧洲高血压指南,紧随其后2018年9月13日,新版中国高血压指南在国际高血压学会科学会议(ISH)公布,并进行了专场解读。同时,欧洲心脏病学学会年会(ESC)上妊娠期高血压相关疾病指南公布。回眸2018年指南的特点和差别,分析和解读这些特点有助于理解指南,从而更好用于指导临床实践。
欧洲和中国血压指南的主要异同
一、诊断标准的异同
1. 一致
①主要标准:血压≥140/90 mm Hg 诊断高血压,大多数患者血压可进一步下降至130/80 mm Hg (I,A);②推荐诊室外血压测定标准:家测血压:≥135/80 mm Hg,动态血压:≥130/80 mm Hg(24 h)。
2. 不一致
正常高值血压定义不一致:①欧洲指南:130~139/85~89 mm Hg;②中国指南:120~139/80~89 mm Hg。
二、危险分层的异同
1. 一致
①血压水平分四级(正常高值、I级、Ⅱ级、Ⅲ级);②将仅危险因素、有靶器官受损、有临床疾病分为Ⅲ期;③以血压水平和分期将患者分为:低危、中危、高危、很高危;④在疾病分类上2部指南都增加心房颤动。
2. 不一致
①欧洲指南:危险因素方面增加心率>80 bpm,尿酸、社会心理因素以及早发女性更年期;②中国指南:增加吸烟和被动吸烟,维持同型半胱氨酸(Hcy)作为高血压与心脑血管病相关的危险因素,但指标从10 ?mol/L上调至15 ?mol/L。糖尿病分为有合并症及无合并症2类。
三、治疗方面的异同
1. 一致
①降压药物中五类药物均可作为基础降压药物(包括β受体阻滞剂);②一级高血压及低、中危患者单药治疗,依据耐受程度增加剂量或联合治疗,二级高血压或高危患者起始联合治疗。
2. 不一致
①生活方式干预:欧洲指南限盐<5 g/d(NaCl),中国限盐<6 g/d;
②五类降压药物选择顺序方面:
* 欧洲指南:ACEI、ARB、CCB、利尿剂、β受体阻滞。
联合治疗方案推荐模式:起始固定复方作为优先推荐,单片复方制剂(SPC)中——RASI/CCB或利尿剂。
* 中国指南:CCB、ACEI、ARB、利尿剂、β受体阻滞。推荐模式:增加剂量和联合治疗均作为控制不良患者的选择,强调根据特殊人群类型及合并症选择针对性药物进行个体化治疗。
上述2部指南虽有异同,但总体而言,孙宁玲教授认为,2018年这2部指南都趋于一致性,并有严谨、务实、科学的特征。提倡早期预防和早期干预的理念。中国高血压指南第一次将循证医学证据的推荐写入指南,体现科学性,说明2018年中国高血压指南的各类推荐依据中国本土特点以及我国自己的临床试验及流行病调查研究证据。
2018年我国研究发现,年轻人早期血压管理的重要
目前,高血压发病呈年轻化,对中青年高血压患者而言,早期血压控制能否获益?过去没有证据支持。2018年9月,首都医科大学附属北京安贞医院赵冬和刘静团队在JACC杂志发表中国人群的队列研究数据《Long-Term Cardiovascular Risk Associated With Stage 1 Hypertension Defined by the 2017 ACC/AHA Hypertension Guideline》,研究对血压在130/80 mm Hg(美国AHA/ACC高血压诊断标准)阶段的患者追踪20年的变化数据,发现:血压在130/80 mm Hg水平中青年(年龄35~59岁)群体其20年发生心脑血管的风险明显高于>60岁人群。如下图:
提示,中青年患者尽管血压在130/80 mm Hg正常高值阶段,仍应积极管理。通过对这一人群肥胖、吸烟、脂质紊乱及血糖的控制,可延缓正常高值血压向高血压进展。中国高血压指南虽将高血压目标定义为≥140/90 mm Hg,但年轻人血压在130/80 mm Hg以上应重视,强化生活方式干预,年轻人应以低盐、运动、低脂、戒烟管理为主,定期测定血压以延缓高血压发生率。
妊娠期高血压相关疾病的管理再度被重视
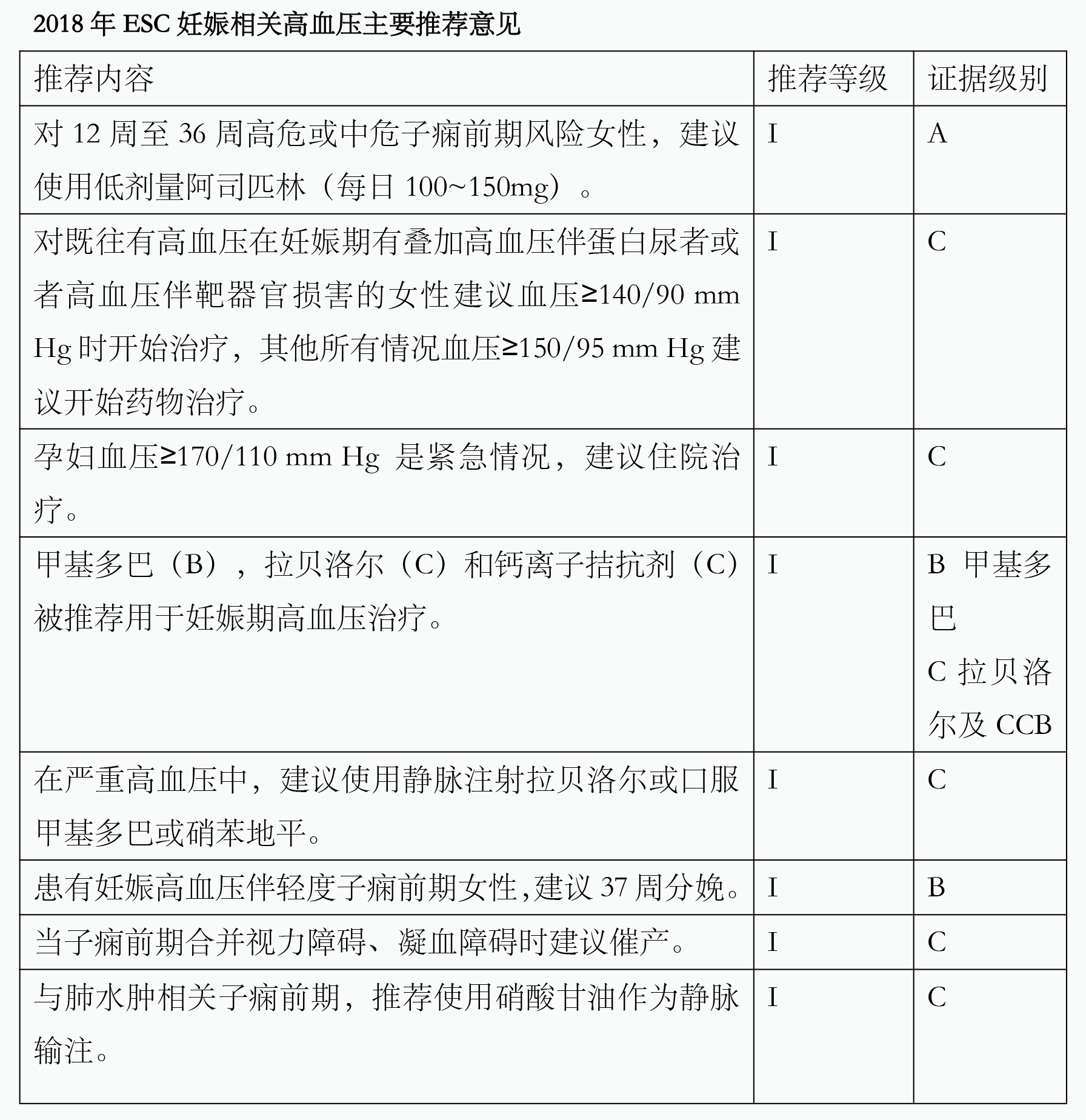
8月25日,ESC 2018发布新版《妊娠期心血管疾病诊疗指南》,其中,对妊娠期高血压疾病部分有重要阐述。鉴于妊娠期高血压疾病是妊娠最常见并发症,高血压仍是产妇、胎儿、新生儿发病率和死亡率增加的主要原因。
目前,妊娠期高血压是关注较高的临床高血压,特别是中国二胎放宽,二次妊娠时孕妇年龄均偏高或已患高血压并在接受药物治疗。这使治疗孕妇妊娠期高血压的风险增加,因此,识别妊娠期高血压特征,积极管理好患者血压极为重要,现将其关键点总结如下。
一、妊娠期高血压的定义
1. 妊娠期高血压:妊娠20周后,以及分娩42周内诊室血压≥140/90 mm Hg,并根据血压分为轻度高血压(140~159/90~109 mm Hg)和重度高血压(≥160/110 mm Hg)。
2. 妊娠期慢性高血压:妊娠前有高血压或妊娠20周前血压≥140/90 mm Hg,且高血压通常持续至产后42天以上 。
二、妊娠期高血压风险分类
1. 低、中危:妊娠期仅有血压增高,年龄>40岁,多胎妊娠,BMI≥35 kg/m2以及有家族先兆子痫史。
2. 高危:妊娠前有慢性高血压、慢性肾病、妊娠期高血压期出现蛋白尿、妊娠期高血压伴有靶器官损害。
3. 在启动药物治疗时:高危患者血压(BP)≥140/90 mm Hg开始治疗,其他情况下的妊娠期高血压人群BP≥150/95 mm Hg开始治疗,中国高血压指南建议:BP≥150/100 mm Hg治疗。
三、妊娠期高血压检验指标的评估
妊娠者应进行血、尿常规,肝酶,血肌酐和血尿酸及24 h蛋白尿检查。所有孕妇均应检查蛋白尿,其目的是为了在妊娠早期发现原有肾脏疾病以及在妊娠后筛查子痫前期。当尿常规测定的尿蛋白≥1(+)时应进一步检查,包括尿白蛋白肌酐比值(ACR)<30 mg/mmol可排除妊娠蛋白尿及子痫前期,若比值≥30 mg/mmol应收集24 h尿液,24 h尿蛋白>2 g/d时应考虑妊娠高血压伴子痫前期。妊娠20周后可行子宫动脉多普勒超声检查,以发现高危妊娠高血压、先兆子痫和宫内生长迟缓。
四、妊娠期高血压的治疗
在治疗环节,甲基多巴、拉贝洛尔和钙离子拮抗剂(硝苯地平)被推荐为妊娠期高血压的主流治疗药物,而ACEI和ARB是妊娠全程禁用药物。目前,我国甲基多巴无货,妊娠期高血压可使用的降压药物有限,因此,对需妊娠以及再次妊娠的女性高血压患者,妊娠前应严格控制体重,适当限盐至3~6g/d(NaCl)。体重和盐摄入减少均可明确使血压下降,也可减少原有降压药物的使用,从而降低妊娠前慢性高血压患者的血压升高机会,也有利于妊娠期高血压向子痫前期发展。同时,本指南给出一部分特殊状态下的治疗和处理策略:
①对妊娠12~36周,中和高危、有子痫前期风险的女性患者建议给予小剂量阿司匹林,以防止血栓形成(此时患者可能处于高凝状态)。子痫前期应避免使用利尿剂,因其减少血容量,易发高凝。
②妊娠期重度高血压患者应住院治疗,并使用静脉药物,优先推荐拉贝洛尔和乌拉地尔。有妊娠肺水肿倾向的患者,首先推荐硝酸酯类静脉药物,而非硝普钠。
③对妊娠期高血压以及子痫前期患者为保证孕妇和婴儿安全,建议在37周时分娩,而对子痫前期发生视力和凝血障碍时建议催产。
上述描述的重点都是为保证妊娠期高血压患者的安全。因此,在我国当前高危妊娠比例增加的时期,学习和理解指南具有重要意义。
2018年高血压领域重要提示:
1. 2018年高血压领域2部指南中的高血压定义和诊断是对美国AHA/ACC高血压指南的挑战。但中国证据也提示,血压为130/80 mm Hg水平应积极管理,否则这些人群在今后几年中将发展为高血压且心脑血管风险增加,JACC杂志的中国报告给了重要提示。
2. 妊娠期高血压是当今关注的血压增高人群,鉴于妊娠期降压药物有限,而我国二胎妇女的高龄特点,女性妊娠前高血压比例上升,增加妊娠性高血压治疗难度。因此,对拟妊娠高龄女性以及妊娠前患高血压的女性进行积极、恰当的强化生活方式干预对改善妊娠期高血压预后具有帮助。



 京公网安备 11010502033353号
京公网安备 11010502033353号