卒中是世界范围内导致死亡和残疾的主要原因。由于传统的危险因素不能解释所有的卒中,人们希望能识别更多可改变的危险因素,以提高早期发现和初级预防。
中性粒细胞是血液循环中最丰富的白细胞类型。中性粒细胞计数通常被用作急性和慢性炎症的生物标志物。尽管中性粒细胞对抵抗感染很重要,但中性粒细胞活化的结果并不总是有益于健康。越来越多的研究表明,中性粒细胞也参与心血管的病理生理,包括动脉粥样硬化和血栓形成。
近期,国家肾脏病临床研究中心、南方医科大学南方医院的Zhuxian Zhang及其同事发表在Hypertension Research上的一项研究,对中国脑卒中初级预防试验(CSPPT)进行事后分析,探讨了调查中性粒细胞计数与首次卒中之间的关系。
图片
研究背景和目的
一些研究表明,高中性粒细胞计数与卒中或复发卒中的风险增加有关。高血压是卒中最重要的危险因素之一,2013~2014年间,中国约有3亿成年人患高血压。研究发现,白细胞及其亚型(包括中性粒细胞、淋巴细胞和中性粒细胞与淋巴细胞比率)计数升高与高血压风险增加有关。然而,到目前为止,关于高血压患者中性粒细胞计数与首次卒中之间的关系的数据还很少。此外,以前的研究都没有彻底研究中性粒细胞计数与首次卒中的关系中可能的修饰因子(modifiers)。
该项研究对中国卒中一级预防试验(CSPPT)进行了事后分析,以确定基线中性粒细胞计数与首次卒中的前瞻性关系,并在接受治疗的无主要心血管疾病(CVDs)的中国高血压成人中检查任何可能的效应修饰因子(effect modifiers)。
研究方法
CSPPT是一项多社区、随机、双盲、对照试验,于2008年5月至2013年8月在中国安徽和江苏省的32个社区进行。共纳入20 702名符合条件的45~75岁的男性和女性,他们均患有高血压(定义为在筛查和招募访视时,坐姿、静息收缩压(SBP)≥140 mm Hg或舒张压(DBP)≥90 mm Hg或服用抗高血压药物的患者)。该项研究是对CSPPT的事后分析。该项研究的分析仅限于CSPPT研究中来自连云港研究中心的11 878名参与者,他们完成了中性粒细胞计数的基线测量。
主要终点为首次致命或非致命性卒中(缺血性或出血性),不包括蛛网膜下腔出血和无症状卒中。次要终点包括首次缺血性卒中(致死或非致死)和首次出血性卒中(致死或非致死)。数据以连续变量的平均值±标准差(SD)和按基线中性粒细胞计数四分位数分类变量的比例表示。用方差分析或卡方检验比较群体特征的差异。使用Cox比例危险模型评估基线中性粒细胞计数作为连续或分类(四分位数)变量与首次卒中的关系。
研究结果
研究参与者和特征
共有11 878名受试者在CSPPT研究中有完整的中性粒细胞数据。所有参与者的基线特征按中性粒细胞计数四分位数分层。中性粒细胞计数较高的参与者:更可能是男性、老年人和吸烟者,体重指数(BMI)、SBP、DBP、总胆固醇(TC)、甘油三酯(TG)、空腹血糖、尿酸、肌酐和总同型半胱氨酸(tHcy)水平较高;白细胞、淋巴细胞和血小板计数较高;降糖药物使用频率较高;在治疗期间,肾小球率过滤估值(eGFR)和叶酸水平在基线水平较低,时间平均(time-averaged)SBP水平较高。
中性粒细胞计数与首次卒中风险的关系
在平均4.5年的随访中,414例(3.5%)患者首次发生卒中,其中缺血性卒中358例,出血性卒中55例,不确定类型卒中1例。
总的来说,中性粒细胞计数(作为一个连续变量)与首次卒中(图1A)或首次缺血性卒中(图1B)之间没有显著关系。然而,当中性粒细胞计数分为四分位数时,与四分位数1(<2.9×109/L)相比,四分位数2(2.9~3.7×109/L)、四分位数3(3.7~4.6×109/L)和四分位数4(≥4.6×109/L)的第一次卒中校正HRs(95%CI)分别为1.32(0.96~1.81)、1.37(1.00~1.89)和1.35(0.99~1.85)。
因为在中性粒细胞计数的四分位2、3和4中,首次卒中的风险相似,因此,研究者将这3个组合并为1组。与预期一样,上四分位数的参与者(四分位数2~4:≥2.9×109/L)比最低四分位数(<2.9×109/L)的患者首次卒中风险高35%(HR=1.35;95%CI:1.02~1.78)。同样地,与中性粒细胞计数的四分位数1相比,四分位数2~4的参与者首次缺血性卒中的风险显著增加(HR=1.38;95%CI:1.02~1.86)。然而,中性粒细胞计数和首次出血性卒中之间没有显著的相关性。
中性粒细胞计数正常范围(2~7×109/L)的参与者也发现了类似的结果。白细胞计数也有类似的趋势;然而,影响大小减弱,变得不显著。
此外,在治疗期间,中性粒细胞计数较高的参与者使用钙通道阻滞剂和利尿剂的频率较高。然而,在治疗期间,进一步调整饮酒状况和钙通道阻滞剂、利尿剂、降糖药、降脂药和抗血小板药的使用,并没有暂时改变中性粒细胞计数与首次卒中之间的关系。进一步调整淋巴细胞计数也不会影响结果,表明这些关联是独立的。
潜在效应修正因子分层分析
研究进一步进行分层分析以评估中性粒细胞计数(≥2.9 vs.<2.9×109/L)与首次缺血性卒中(图2)和首次卒中之间的关系。在治疗期间,在较低基线tHcy水平(≥15 μmol/L:HR=0.91;95%CI:0.57~1.46;vs.<15 μmol/L:HR=1.74;95%CI:1.17~2.58;P相互作用=0.042)或高时间平均(time-averaged)平均动脉压(MAP)[≥102(中位数):HR=1.92;95%CI:1.27~2.89;vs.<102 mm Hg:HR=0.89;95%CI:0.57~1.41;P相互作用=0.015]的受试者中,中性粒细胞计数与首次缺血性卒中之间存在显著的相关性(图2)。
值得注意的是,尽管在总人群,中性粒细胞计数的四分位2、3和4中首次卒中风险增加相似,但在具有较高时间平均MAP水平(≥102 mm Hg)的参与者中,中性粒细胞计数与首次卒中(每SD增加;HR=1.14;95%CI:1.03~1.27;图1C)和首次缺血性卒中(每SD增加;HR=1.16;95%CI:1.03~1.29;图1D)呈线性关系。
图1. 限制性立方样条(restricted cubic splines)显示的总人群中中性粒细胞计数与首次卒中(A)和首次缺血性卒中(B)的风险以及高时间平均MAP水平(≥102 mm Hg)参与者的首次卒中(C)和首次缺血性卒中(D)的风险
没有其他变量(包括年龄、性别、治疗组、BMI、当前吸烟、糖尿病、TC、白细胞计数、血小板计数、MTHFR C677T基因型、基线时的收缩压和舒张压、收缩压、舒张压、钙通道阻滞剂使用、利尿剂使用或治疗期间使用的降糖药物)显著改善中性粒细胞计数与首次缺血性卒中之间的相关性(所有P相互作用>0.05)(图2)。
中性粒细胞计数与首次卒中之间也发现了类似的结果。
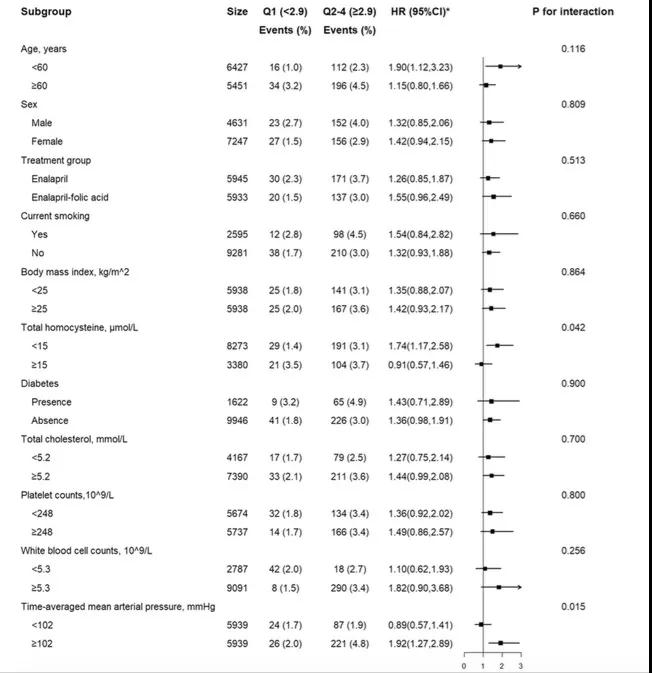
图2.中性粒细胞计数(≥2.9 vs.<2.9×109/L)和首次缺血性卒中相关性的潜在影响因素分层分析
研究结论及讨论
在这项对随访期间血压管理良好的大型随机试验的事后分析中发现,在服用适当降压药物的中国高血压成年人中,中性粒细胞计数高与首次卒中风险增加有关。与四分位1的参与者相比,四分位2~4的参与者首次卒中的风险高35%,首次缺血性卒中的风险高38%。此外,在治疗期间,低基线总同型半胱氨酸(tHcy)水平或高时间平均平均动脉压(MAP)的受试者中观察到高中性粒细胞计数与首次缺血性卒中的相关性。
虽然之前的几项研究表明中性粒细胞计数与卒中之间存在显著相关性,但其在高血压人群中的相关性仍不确定。Shah AD等人发现,在英国,30岁及以上人群中,中性粒细胞计数较高与缺血性卒中的发生率相关。一些研究报道,在基线检查时没有卒中事件的患者中,较高的白细胞和中性粒细胞计数与卒中事件风险增加相关。此外,一些研究还发现,在短暂性脑缺血发作或卒中患者中,中性粒细胞计数增加与卒中复发风险增加相关。值得注意的是,以前的研究没有一项是专门针对高血压患者进行的。此外,在之前的研究中,没有任何关于血压水平或随访期间联合治疗的信息被报道。因此,该结果不能推广到高血压患者。CSPPT研究为我们提供了一个机会来评估接受标准降压治疗的普通高血压患者(无严重心血管疾病)中性粒细胞计数与首次卒中风险之间的剂量-反应关系,在随访期间对血压进行良好管理,严格验证研究结果,对许多重要的混杂因素进行一系列的亚组分析和综合调整。
该项研究提供了一些新的见解。首先,在中国高血压患者中,服用适当的降压药物后,中性粒细胞计数升高与首次卒中的风险增加有关。一个可能的解释是中性粒细胞通过促进血栓形成和动脉硬化增加缺血性卒中的风险。中性粒细胞可能通过趋化因子粘附在活化的内皮细胞上,与血小板相互作用,并促进中性粒细胞胞外陷阱(NET)的释放。活化的中性粒细胞产生颗粒,包括天青素(azurocidin)1、髓过氧化物酶和弹性蛋白酶2,可诱导粘附分子的表达,加重内皮功能障碍,增加血管通透性。此外,中性粒细胞通过释放细胞因子和活性氧(ROS)直接促进动脉粥样硬化斑块的进展和破裂,激活巨噬细胞泡沫细胞和纤维帽的蛋白水解降解。NETs主要由DNA和组蛋白组成。NETs可诱导内皮细胞死亡,粘附和损伤血管壁,损害生理抗凝剂,并引起炎症环境,最终导致凝血级联激活、血栓形成和生长。
其次,研究发现治疗期间的基线tHcy水平和时间平均(time- averaged)MAP显著改变了中性粒细胞计数对首次卒中发病率的影响。在治疗期间,低基线tHcy水平或高时间平均MAP的患者中观察到强烈的相关性。先前的研究表明,tHcy升高与卒中风险显著相关。据报道,高水平的tHcy促进内皮损伤和炎症,增强白细胞与血管内皮的粘附,导致白细胞介导的内皮完整性和功能改变,最终导致血栓和血管病变。也就是说,高tHcy和中性粒细胞计数增加可能与卒中风险有一些共同的机制。因此,在基线tHcy水平较低的患者中,更容易观察到中性粒细胞计数对首次卒中的不利影响。此外,研究观察到在治疗期间具有高时间平均MAP和高中性粒细胞计数的患者卒中发生率最高。MAP是SBP和DBP的组合,通常被认为反映了小动脉的结构改变或微血管的稀疏。研究表明,MAP是卒中的最强预测因子,可能对维持脑灌注和脑血流速度很重要。因此,研究者推测微血管循环紊乱和中性粒细胞计数增加可能共同增加首次卒中的风险。在中国成年人中,高血压的总患病率为23.2%,大多数高血压患者的tHcy水平较高。如果进一步证实,维持高血压患者tHcy、BP和中性粒细胞计数这三个变量的低水平可能是预防首次中风的更有效策略。希望该项研究能促进未来的临床和机制研究,以证实这次的发现,更好地理解有害的机制,并改进控制中性粒细胞计数的适当疗法的发展。
值得注意的是,在所有高血压患者中,研究没有观察到中性粒细胞计数与首次卒中之间的线性关系。事实上,在中性粒细胞计数的四分位2~4的参与者中,中性粒细胞计数与首次卒中之间的关联似乎没有显著差异。可能的解释包括:①中性粒细胞计数的阈值可能存在于~2.9×109/L,高于该阈值,首次卒中的风险显著增加。②研究发现治疗后的MAP水平是重要的效应修饰因子之一。中性粒细胞计数和首次卒中之间的正向相关性主要见于高MAP水平的受试者。在治疗期间,高MAP水平患者的中性粒细胞计数与首次卒中呈线性关系。
此外,研究者还进行了受试者工作特征(ROC)分析,以确定预测首次卒中风险的最佳中性粒细胞计数临界值。ROC分析显示,中性粒细胞计数为3.95×109/L是首次卒中的最佳临界值。相一致的,在多元回归模型中,在中性粒细胞计数的四分位3[(3.7~4.6)×109/L,HR=1.37;95% CI:1.00~1.89]和四分位4(≥4.6×109/L,HR=1.35;95% CI:0.99~1.85)的参与者中发现高风险的首次卒中。
该项研究有几个局限性值得一提。首先,这是一个事后观察分析。虽然一系列的混杂因素被调整,但剩余的混杂因素不能完全消除。因此,研究不能排除中性粒细胞水平升高可能是一种危险标志物,而不是其本身致病的可能性。其次,仅在基线时测量中性粒细胞计数。然而,先前的一项研究表明,随着时间的推移,白细胞相对稳定。第三,没有评估急性炎症或感染对中性粒细胞水平的影响。然而,研究者在中性粒细胞计数正常的人群中也得到了类似的结果。第四,研究没有测量其他重要的炎症标志物,如细胞因子和CRP。研究的另一个局限是缺乏基于机制的缺血性中风亚型分类。最后,研究没有纠正多重比较。总的来说,研究的结果应该被视为假设生成(hypothesis generating),研究的发现有待于进一步的研究证实。
总之,该项研究表明,较高的中性粒细胞计数与第一次卒中的风险增加有关,尤其是在高MAP或低tHcy水平的参与者中。获得中性粒细胞计数是相对容易,快速、经济,普遍适用于一般临床实验室。此外,大多数情况下,它已经被测量,在临床实践中并没有增加额外的费用。如果进一步证实,中性粒细胞计数和其他已知的危险因素将有助于进一步确定高血压患者发生首次卒中的高风险。



 京公网安备 11010502033353号
京公网安备 11010502033353号