瓣膜狭窄是常见的心脏疾病致死的重要原因之一。超声心动图是评估瓣膜狭窄严重程度的标准检查手段,心导管检查不再推荐常规使用。因此,规范化的超声心动图检查和报告至关重要。在上期长城会特刊中,作者就超声心动图评价主动脉瓣狭窄的方法,包括数据采集、测量和评估瓣膜狭窄严重程度的具体细节进行了详细介绍,本期继续就二尖瓣、三尖瓣狭窄和肺动脉瓣狭窄程度的超声评价进行介绍和分析。
压差法
二尖瓣口跨瓣压差法应用简化的伯努力方程对舒张期二尖瓣血流速度进行换算获得,分为最大压差和平均压差。该方法与导管检查结果相关良好,临床应用较广泛。
二尖瓣口最大跨瓣压差总是发生在舒张早期,相当于E峰处。采用连续多普勒测量最大血流速度,获取最大压差。平均压差发生于整个舒张期。峰值压差和平均压差之间有很好的相关性,但两者之间的关系取决于速度曲线的形状,它随狭窄的严重程度和流量而改变。
该方法的局限性:①最大瞬时压差代表舒张期某一瞬间的压差,不能反映整个舒张期二尖瓣口压差变化。②最大瞬时压差和瓣口面积之间无固定关系,不能准确反映狭窄程度。由格林公式知,平均压差与瓣口面积具有直接关系。③多普勒测量压差常受跨瓣血流量、心率、心输出量及瓣口反流等因素影响。④平均压差和最大压差受左房顺应性和左室舒张功能影响。
超声心动图评估二尖瓣狭窄的其他因素
①平面法测量瓣口面积需要显示瓣膜交界区,瓣膜交界区显示不良影响测量结果,在严重的瓣膜畸形时,此问题更为凸显,3D能够改善这一状况。
②交界区融合是区别风湿性瓣膜病和瓣膜退行性变的重要特征。
③胸骨旁短轴和心尖长轴切面评价瓣膜厚度、活动度及腱索情况。
④二尖瓣装置受损评价标准较多,这些标准均未经过大规模临床试验确认。目前尚无一致的评分标准。
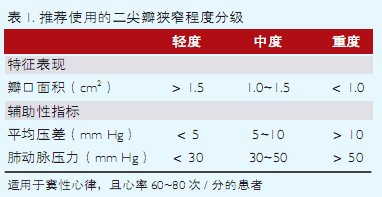
二尖瓣狭窄程度分级
二尖瓣狭窄程度的常规评估首先选用平面法以及压力减半时间法,有局限性或不一致时连续方程可作为参照。近端等流速面积法可作为补充方法。正常的二尖瓣口面积为4.0~5.0 cm2。当MVA>1.5 cm2时通常无症状,MVA<1.5 cm2通常考虑存在明显二尖瓣狭窄(表1)。
三尖瓣狭窄
风湿性心脏病较少累及三尖瓣,瓣膜狭窄病变中三尖瓣狭窄(TS)极少见。风湿性三尖瓣狭窄很少单独发生,常见与二尖瓣狭窄合并存在。其他导致三尖瓣狭窄的病因有类癌综合征(与三尖瓣反流并存,且以三尖瓣反流为主)。极少数TS由先天畸形、起搏器性心内膜炎和起搏器导致的粘连、狼疮性瓣膜炎以及良性或恶性肿瘤导致的机械性梗阻引起。
三尖瓣狭窄的评估
三尖瓣狭窄最显著的特点是连续多普勒检测到的跨瓣流速增快。轻度狭窄时峰值流速1.0~1.2 m/s;中度时1.3~1.7 m/s;重度时大于1.7 m/s。平均压差大于2mm Hg视为三尖瓣狭窄,大于5 mm Hg时可出现体静脉瘀血。
评估三尖瓣狭窄也可采用压力减半时间法,所用经验公式相同,但有的作者用220/T1/2,而另一些用190/T1/2。压力减半时间越长,意味着三尖瓣狭窄程度越重,当压力减半时间>190 ms多存在有临床意义的狭窄。
理论上讲,采用连续方程法,即用心博量除以由连续多普勒测定的舒张期跨三尖瓣速度时间积分(VTI),是一种可靠的测算三尖瓣口有效面积的方法,当三尖瓣口面积≤1 cm2时,考虑为严重狭窄。
三尖瓣狭窄程度分级表

肺动脉狭窄
肺动脉瓣狭窄几乎均源于先天性畸形。正常的肺动脉瓣为三叶瓣。先天性肺动脉瓣狭窄可见于三叶瓣、两叶瓣、一叶瓣或瓣叶发育不良者。超声心动图对明确狭窄部位、测定狭窄程度和了解狭窄原因,以及选择恰当的治疗方案都有价值。
通常状态下难以获得所需肺动脉瓣口横切面,二维超声不能直接测定肺动脉瓣口面积。肺动脉狭窄程度的定量评估主要依赖于肺动脉跨瓣压差,原则上连续方程和近端等流速表面面积法可用于测定肺动脉瓣口面积,其可靠性尚未得到证实,很少采用。2006年美国心脏病学学会和美国心脏协会(ACC/AHA)心脏瓣膜病指南对瓣膜狭窄严重程度定义如下(表3):1.严重狭窄:峰值流速>4m/s(峰值压差>64 mm Hg);2.中度狭窄:峰值流速3~4 m/s(峰值压差36~64 mm Hg);3.轻度狭窄:峰值流速<3 m/s(峰值压差<36 mm Hg)。



 京公网安备 11010502033353号
京公网安备 11010502033353号