 吴炳祥 哈尔滨医科大学第一医院
吴炳祥 哈尔滨医科大学第一医院
结构性心脏病——中国室间隔缺损封堵术经验分享
先天性室间隔缺损(VSD)是临床最为常见的先天性心内畸形之一,约占先天性心脏病的25%,而膜周部VSD为最常见的类型,约占先天性VSD的70%~80%。1988年Lock首先利用Rashkind双伞闭合器成功关闭VSD,此后VSD的封堵治疗逐步发展。2002年Amplatzer封堵器开始应用于临床,同时国内亦设计了双面对称性膜部VSD封堵器,并完成动物实验,应用于临床。VSD封堵器是由镍钛合金丝编织成的网状结构,内充高分子聚合物,具有良好的生物相容性及金属耐疲劳性,操作简单,可反复收回,术后残余分流少,已成为VSD的首选治疗方式。
我中心于2008年01月~2011年01月共行70例膜周部VSD介入封堵术,其中男27例,女43例,年龄13个月~69岁。3例治疗失败,余67例获得成功,成功率95.7%。术前经体检和心脏彩超证实室间隔膜部缺损,右心导管检查了解血流动力学指标,左室造影确认室缺大小与形态。使用上海形状记忆合金公司生产的国产对称性膜周部VSD封堵器治疗,术中造影确定无残余分流(图1、2)。心脏彩超检测避免瓣膜返流或原有返流加重,术后常规类固醇激素治疗3天,预防封堵器边缘水肿引起的传导阻滞。术后患者平均12个月,无严重并发症(如高度传导阻滞)发生。
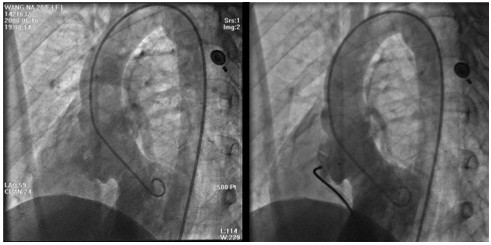
图1. 术前左室及右心导管造影

图2. 术后造影:封堵成功,分流消失
膜周部VSD因为其位置的特殊性,介入治疗存在产生并发症的风险。根据笔者自身实践和参考相关文献报道,对膜周部VSD介入治疗有以下认识:(1)灵活掌握手术适应证:随着介入器材和技术的发展,以往被认为是介入治疗禁忌的类型(如嵴内型、隔瓣后型、距主动脉瓣2mm以内膜部型和多孔的膜部瘤型VSD)也在进行介入封堵,并取得良好效果。(2)选择合适封堵器:所选封堵器直径较造影测量直径大1~2 mm,缺损距主动脉窦2 mm以上者选用对称型封堵器,不足2 mm者选用偏心型封堵器,膜部瘤型如拟封堵的缺损孔距离主动脉窦4 mm以上者可选择细腰型封堵器。选择封堵器较小可致封堵器脱落或残余分流;选择较大一者影响瓣膜功能,造成返流或原有返流加重,二者可致传导阻滞,因为封堵器夹闭缺损后挤压和摩擦周围组织,造成局部组织水肿及炎性渗出,影响周围传导系统,过大封堵器更为明显。(3)手术操作轻柔,避免反复刺激:术中建立封堵轨道时可能损伤三尖瓣及腱索,所以一定确认轨道不在腱索内,可根据导管有无弯曲或室性期前收缩来判断。如果术中鞘管通过缺损时递送不当,建立轨道时张力过大,以及对缺损周围的反复牵拉摩擦造成传导系统的损伤,会导致传导阻滞的发生。(4)重视预防:术后给予地塞米松3~7天,减轻封堵器周边组织水肿导致的传导阻滞。但国外有报道示术后39个月出现三度房室传导阻滞,说明类固醇类药物并不能阻止后期出现的并发症,应重视随访。
膜周部VSD介入治疗在我院开展以来,取得很好效果,术后无严重并发症发生,但术后远期仍可能出现肺动脉压力增高以及高度传导阻滞,仍需长期随访,早发现,早治疗。



 京公网安备 11010502033353号
京公网安备 11010502033353号